Denne blog er lidt af en gyser. Vi skal se på evidensen for at stress, vejret og fødevarer kan udløse migræneanfald. De danske migrænelæger accepterer at stress og måske også vejrskifte kan udløse migræne, men afviser fødevarer. Stress og vejret som migrænetriggere er langt dårligere dokumenteret end fødevarerne.
Hvad har de gang i? Er formålet at migrænikere skal holdes i uvidenhed om, hvorfor de får nogle af deres anfald? Nej, jeg siger ikke at vi alle kan blive migrænefrie, hvis vi kender vores triggere. Men for nogle af os er det nok muligt at undgå en del anfald.

Jeg ’ved’ for eksempel at jeg i ca. 50 år har haft migræne, som kunne udløses af chokolade, rødvin, aspartam og en lang række andre fødevarer, som indeholder phenylethylamin. Men lægerne mener ikke, at det kan være rigtigt. Så det er et emne, som pu-pu’es og forskning indenfor feltet er ikke specielt populært.
Andre ’ved’ at de får migræne ved vejrskift, af stress, og en næsten uendelig lang række andre faktorer, som vi udsættes for jævnligt. Men der mangler forsøg, som efterviser disse erfaringer under laboratorieforhold. Enten fordi der mangler penge til den slags studier, eller fordi det ikke er karrierefremmende at undersøge, om der for eksempel faktisk er noget om snakken, om at visse fødevarer, vejrfænomener eller stressformer kan udløse migræne.
Så i nogen grad er det en selvopfyldende påstand, at fødevarer ikke udløser migræne. Så længe ingen kikker seriøst på emnet, er det acceptabelt at hævde, at der ikke er evidens for en sammenhæng.
Der er derimod en voldsom interesse i medierne om vejret og migræne. Det gør vejret (eller vejrskift) til selvopfyldende triggerfaktorer, fordi medierne forklarer at vi får migræne af varme, føn-vinde eller vejrskift.
Stress er en helt anden historie. Cortisol anses som et mål for vores stress niveau. Men migrænelægerne vil ikke måle det…
Her skal vi kikke nærmere på de tre vigtigste tvivlsomme triggere, stress, vejret og fødevarer.
Men først lidt om økonomien i forskningen om triggere
”Migræne er uforudsigelig”. Det er et mantra blandt læger. ”Så tag din medicin (tidligt i anfaldet) når du har brug for den. Og glem alt med detektivarbejde med at finde dine triggere. Du finder dem ikke”.
Det er jo en fin reklame for migrænemedicin. Du kan ikke gøre noget (ret meget) selv, så få det bedste ud af medicinen. Det er en god marketing-strategi for medicin-producenterne at holde migrænikerne i uvidenhend om deres triggere. Og samtidig har vi begrænsninger i antal triptandage.
Øh? Hvor er logikken lige?
Fødevaremigræne
MAO og MAO-inhibitorer (MAOI)
En række antidepressive mediciner hæmmer enzymet MAOA (MonoAminOksidase). Ud over at nedbryde tyramin, nedbryder MAOA også dopamin, norepinephrin og serotonin i hjernen. Mennesker med depression og/eller angst har reducerede mængder af de tre stoffer i hjernen. De antidepressive mediciner (f.eks. Amitriptylin) nedsætter nedbrydningshastigheden, og mildner derfor depressionen og/eller angsten.
Samtidig oplever disse patienter, at de får migræne eller voldsom hovedpine, hvis de spiser mad, som indeholder selv ret små mængder tyramin. Internetsider med gode råd om depression og angst indeholder derfor også tit en kostplan eller råd om hvad man skal udelade af kosten, mens man er på den antidepressive medicin.
- – Lægerne mener ikke vi får migræne af noget vi spiser.
- – Læger og psykologer anbefaler at vi undgår madvarer med højt tyramin-indhold, hvis vi tager MAOI som antidepressiv medicin. Ellers får vi migræne/hovedpine.
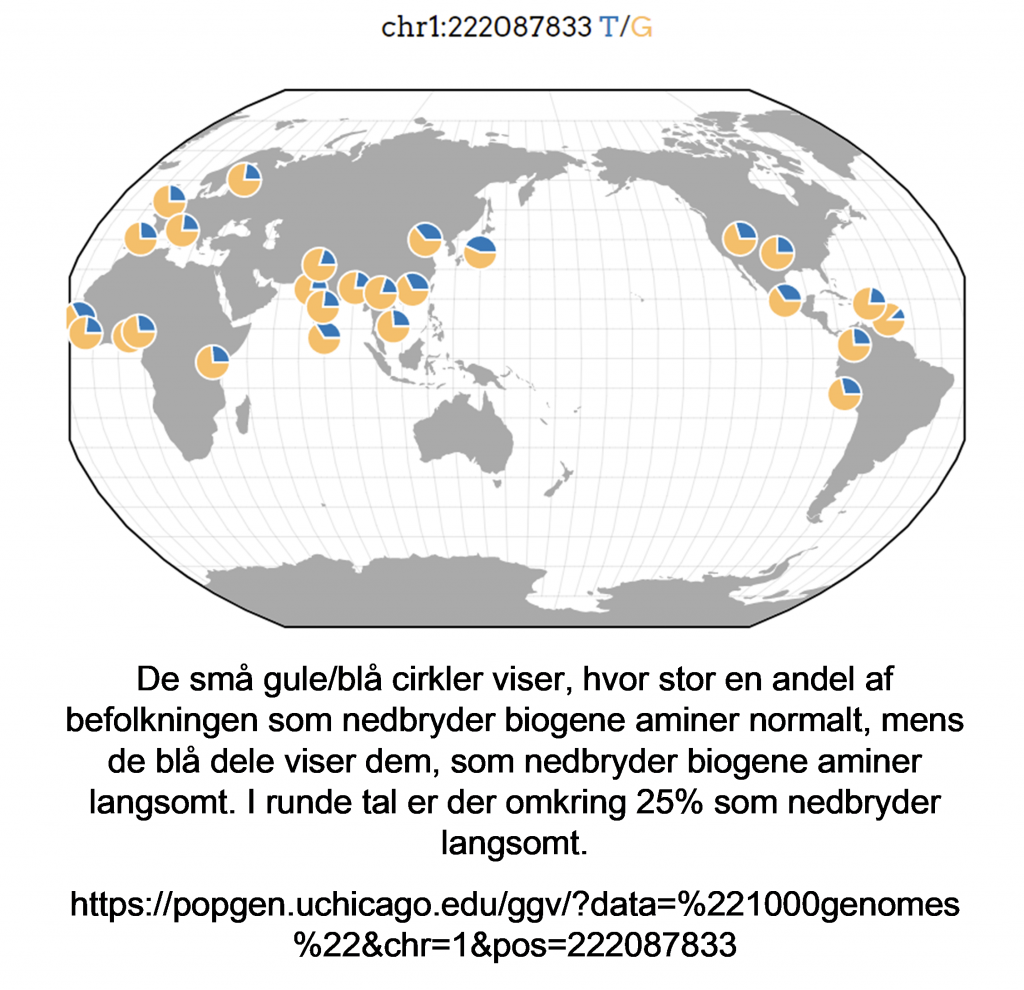
- – 25% af os er slow metabolizers af tyramin og phenylethylamin, dvs. det tager uventet lang tid for os at nedbryde tyramin eller phenylethylamin.
- – Derfor optages tyramin og phenylethylamin i tarmen, og føres derefter rundt i kroppen med blodet.
- – Både tyramin og phenylethylamin trækker blodkar sammen. Det sker bl.a. i den mellemste hjernehinde-arterie.
- – Sammentrækningen medfører et øget shear stress (dvs. blodet ’trækker’ mere i blodkarets indre overflade end normalt), og blodkarret afgiver stoffet NO, som får musklerne i arteriens vægge til at slappe af.
- – Så fylder blodkarret mere end normalt og trykker på hjernehinden. Det giver migræne-hovedpine.
- – Det synes derfor som om lægernes afvisning af at biogene aminer i kosten kan udløse migræne falder lidt uden for de øvrige informationer om MAO og biogene aminer.
Forsøg med kosten
Så selvom lægerne ikke er helt enige med mange af patienterne om, at de biogene aminer tyramin, phenylethylamin, octopamin og histamin kan udløse migræneanfald hos et mindretal af migrænikerne, så er dokumentationen på effekten ganske god.
De første resultater kom fra et (lille) forsøg i 1967. Fire migrænikere havde erfaring med at få migræne af stærk ost, 4 andre migrænikere led af migræne, men mente ikke det skyldtes stærk ost, og 4 migrænikere reagerede måske på osten. De fik hver 100 mg tyramin i en kapsel. Forskerne noterede derefter, at deltagerne, som mente de havde fødevaremigræne, fik et migræneanfald få timer senere.

Men derefter faldt interessen for de biogene aminer og deres sammenhæng med migræne. En del undersøgelser, som alle kan kritiseres for f.eks. manglende kontrolgrupper, ikke-repræsentative vareprøver eller manglende styr på, hvad deltagerne ellers spiste, har i årenes løb sået tvivl om rigtigheden af, at fødevarer med et stort indhold af tyramin kan udløse migræne hos disponerede migrænikere.
Men i 2021 er der (måske for første gang i mere end 50 år) publiceret en videnskabelig artikel, som begynder med at slå fast at: Food is already recognized as a trigger for migraine, but its mechanism of action has not been fully clarified (Madvarer er nu anset som en migræne-udløser, men hvordan migrænen udløses er endnu ikke helt klarlagt.) Publikationen bygger på ældre analyseresultater, især fra en ungarsk undersøgelse fra 1978, som fokuserede på hygiejnen i fødevarerne. Det gav en del voldsomt store resultater for bl.a. tyramin i frugt.
Jo, der er mange faldgruber i videnskaben om sammenhængen mellem hvad vi spiser, og om vi får migræne.

Et nyt dansk review fra 2021 peger f.eks. på, at migrænikere måske vælger andre fødevarer end ikke-migrænikere. Når migrænikerne vælger en sundere diæt og/eller tilskud af vitamin B og D, falder antallet af migrænedage. Dette hænger sammen med at graden af inflammation i tyktarmen, som også kædes sammen med migræne, påstås det i review’et. Endelig er det muligt at migrænikere vælger at spise mere chokolade, mejeriprodukter og forarbejdet kød (pølser osv).
Det svarer ikke til mine erfaringer fra kontakt med hundredvis af migrænikere. Men det er forfatterens ord. Og det bidrager til, at læger med fasthed i stemmen kan fastholde, at vi ikke ved om det er kosten, som kan udløse migræne.

Messoud Ashina konkluderede det således i 2021: “High-quality research is needed to confirm the effect of dietary approaches in the clinical management of migraine.” (Høj-kvalitets forskning er nødvendig for at fastslå effekten af kostændringer i behandlingen af migræne).
Ja, der ligger her en let skjult kritik af den hidtidige forskning i ’det med kosten og migræne’.
Vejret
Trykkende varme, kulde, skift i lufttrykket og mange andre vejrfænomener omtales ofte som migrænetriggere. Men lad os lige se på evidensen.

En splinterny artikel kikkede på, hvor mange migrænikere, der selv mener deres migræne udløses af en række triggere. Her mente 53%, at vejrskifte udløste deres migræne. Til sammenligning mente 80% at de fik migræne af stress og 27% af noget de spiste.
Der har været mange publikationer om sammenhængen mellem vejret og deres migræne. De allerfleste bygger på interviews med migrænikere, og der behøver ikke at ligge migrænedagbøger til grund for resultaterne. I 1997 indsamlede en gruppe forskere migrænedagbøger fra 13 canadiske migrænikere. De boede i Calgary, hvor vejret bl.a. præges af en chinook, dvs. en varm vind, som kommer ned fra de nærliggende bjerge.

De fandt at sandsynligheden for at have migræne på dage med chinooken var 17%, mens den var 15% på andre dage. Det mente forskerne var så stor en forskel, at den var troværdig. Det blev da også omtalt i de lokale medier, så en stor del af befolkningen i Calgary kendte resultaterne. Emnet er stadig aktuelt i Calgary’s medier.
Et par år senere blev undersøgelsen af de 13 indbyggere i Calgary fulgt op. Denne gang indsamlede forskerne migrænedagbøger fra 75 migrænikere i Calgary. Deres notater blev så sammenholdt med klimadata fra den lokale vejrstation.
Forskerne fandt, at der var to undergrupper, som enten reagerede med migræne på de mest blæsende chinook-dage, eller på dagen lige inden en chinook. Antallet i undergrupperne oplyses ikke, men 10 deltagere i undersøgelsen var over 50 år, og de var mere følsomme for chinooken end de yngre deltagere. Jo, det er små deltagerantal. Og de ’vidste’ nok alle fra avisomtalerne af den første undersøgelse, at chinooken kunne udløse et migræneanfald. Så der er grund til at være tem’lig skeptisk overfor disse resultater.
Derefter er troen på at vejret kan udløse migræneanfald blevet understøttet af en række undersøgelser. De bygger på patienternes oplysninger om deres triggere og på dagbøger. En amerikansk undersøgelse medtog 43 forskellige klima-observationer. Med et stort antal klima-parametre og et forholdsvis lille antal forsøgsdeltagere, ville det være usandsynligt, om der ikke kunne findes en sammenhæng et eller andet sted i materialet. Og ja, 40% var følsomme overfor en af de 43 vejr-parametre.
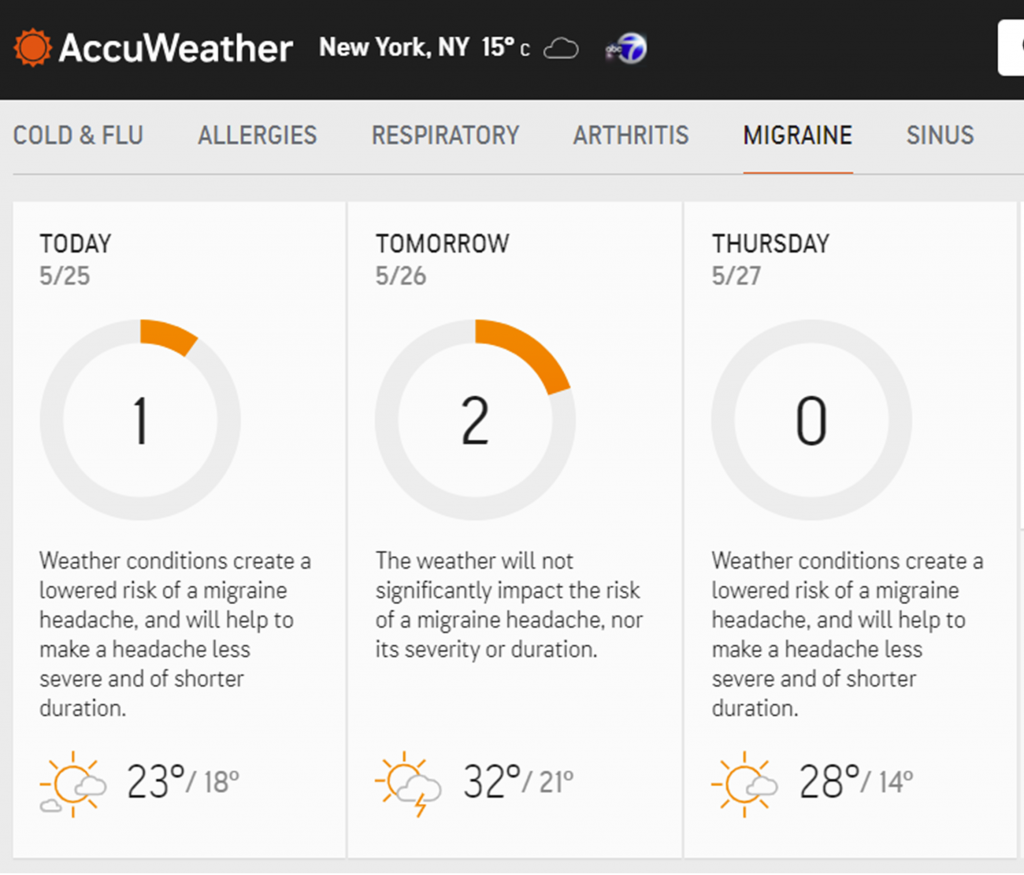
Der er vist ikke behov for flere lignende beretninger. Sammenhængen mellem vejr-parametre og migræneanfald bygger dels på, at det hurtigt blev alment kendt at chinooken (eller andre varme dage) kunne udløse migræneanfald (bygget på 13 deltagere), dels på en massiv kampagne, for at få en lang række metrologiske institutter til at udsende migrænevarsler, når der var en dag med ’migrænevejr’ i udsigten. DMI overvejede tilbuddet, og takkede nej. Accuweather i New York, London og Berlin oplyser stadig om migræne-vejr.
Stress
Stress er så langt den hyppigste migrænetrigger, hvis man spørger migrænikerne. Og det er beskrevet i stribevis af forskningsresultater, at migrænikere får migræne, når de føler sig stressede.
Men hvad er stress? Her er nogle få definitioner fra store og rimeligt seriøse organisationer, som beskæftiger sig med stress:
- – Hans Selye definerede i 1936 at stress er “the non-specific response of the body to any demand for change” (Kroppens uspecifikke reaktion på enhver ændring). Se https://www.stress.org/what-is-stress
- – “When stressed, the body thinks it is under attack and switches to ‘fight or flight’ mode, releasing a complex mix of hormones and chemicals such as adrenaline, cortisol and norepinephrine to prepare the body for physical action.” (Når kroppen er stresset, tænker den at den er under angreb og skifter til ‘kæmp eller flygt’ status, og udløser en blanding af hormoner og kemikalier som f.eks adrenalin, cortisol og norepinephrin som forberedelse til fysisk og psykisk aktivitet). Se https://www.stress.org.uk/what-is-stress/
- – “Stress is a physical and emotional reaction that people experience as they encounter changes in life.” (Stress er en fysisk og følelsesmæssig reaktion, som mennesker oplever når de kommer ud for ændringer i deres tilværelse.) Se https://www.nccih.nih.gov/health/stress
Forvirret? Der er i hvert fald ikke en entydig og klar definition, som de forskellige ‘stress-eksperter’ er enige om. Og der er stribevis af andre definitioner.
Kan stress måles?
Der er masser af stress-tests på internettet. De har lidt forskellige spørgsmål, men spørger generelt ind til, om du er tilfreds med din tilværelse, som den er nu. Føler du at du har kontrol over dit liv? Hvis det kniber med kontrollen, har du stress.
Ikke desto mindre betragter lægerne begrebet stress som en af hjørnestenene i årsager til migræne.
Men stress kan faktisk måles i en blodprøve eller en spytklat. Standard-målingen er cortisol-indholdet i blodet. Det er en rutine-måling på de danske hospitaler. Men bruges ikke af de danske migrænelæger.
En ny undersøgelse fra Stanford University i Californien med 26 kontrolpersoner uden migræne, 26 episodiske migrænikere og 26 kroniske migrænikere viste, at målingen af hormonet cortisol giver en fin sammenhæng mellem cortisolmængden i serum (blodvæsken) og ingen migræne (kontrolgruppen), episodisk migræne eller kronisk migræne (se figuren fra artiklen lige herunder).

Det kunne selvfølgelig ikke fastslås, om de høje cortisol-mængder hos de kroniske migrænikere var udløst af hovedpinedagene, eller om migrænikerne havde haft et stressfuldt liv, som udløste de mange migrænedage. Men eftersom de episodiske migrænikere havde samme indhold af cortisol som kontrolgruppen, er det hverken stressen fra forventningen om næste anfald eller de spredte migrænedage, som udløser et forhøjet cortisol-indhold.
Der har været teorier fremme om, at frygten for smerte kan udløse højere cortisol-mængder, men en nyere artikel finder tilsvarende, at det er den vedvarende smerte og ikke frygten for smerterne, som udløser den øgede mængde cortisol.
Rigtigt spændende er det så, at cortisolmængden falder, hvis en kronisk migræniker overgår til at blive episodisk, men forbliver høj, hvis f.eks. en forebyggende behandling eller afgiftning ikke har en effekt. Det synes også i denne undersøgelse at vise, at smertedagenes antal er den vigtigste faktor for cortisol-mængden, mens frygten for den næste migrænedag er mindre væsentlig.
Så stress er en noget ulden størrelse, så længe en målbar faktor ikke medtages i stress-definitionen. Diskussionen om det er stress, der giver migræne, er – måske – også kun et gæt, og ikke en dokumenteret årsag til migrænen.
Opsummering
Det er påfaldende, at 2 (vejret og stress) ud af de 3 mest omtalte migrænetriggere er rigtigt dårligt definerede. Og fødevarerne, som er den eneste af de ’store’ triggere, som vi selv kan gøre noget for at undgå, afvises totalt af de danske behandlere.
Det får mig til at tænke, at der kunne være motiver i den medicinske verden, som reelt handler om at sørge for, at vi, migrænikerne, skal holdes i uvidenhed. Så accepterer vi, at migrænen kommer, når det passer den, og at vi må tage den medicin, der er på markedet. Og triptaner højst 9 dage om måneden – uanset antallet af migrænedage.
Denne logiske knude er ikke ny. Den har eksisteret siden de amerikanske sundhedsforsikringer satte grænsen for triptan-dagene i 2003. Kunne det tænkes, at hele dette setup er en del af markedsføringen af de nye CGRP-antistoffer?
Helt sikkert er det, at det ikke er til migrænikernes bedste
- – at have dårligt definerede triggere (vejret og stress),
- – at blive behandlet af en lægestand, som ikke accepterer at biogene aminer kan udløse migræne, selvom 25% af befolkningen (og dermed en væsentligt større procentdel af migrænikerne) genetisk har en nedsat evne til at danne enzymet MAO (som nedbryder tyramin og phenylethylamin i vores fødevarer)
- – at der er begrænsninger i brugen af både anfaldsmedicin (triptaner) og forebyggende CGRP-antistoffer (på grund af prisen).
Jeg håber, at de danske (og andre landes) migrænelæger vil tage udfordringen op og sørge for, at vores triggere defineres og testes. Så har vi en mulighed for at undgå dem. I mellemtiden bør vi får den medicin der skal til, så vi, migrænikerne, kan sikres en rimelig livskvalitet.

