…og måske er der en løsning et sted ude i fremtiden
Vi har nok alle håbet på, at den seneste håndfuld nye forebyggende migrænemediciner (Aimovig*, Ajovy*, Emgality*, Vyepti* og Vydura*) ville revolutionere den forebyggende migrænebehandling. Og – ærligt talt – så er der alt for mange, som bliver skuffede, når de får behandlingen i nogen tid, og placeboeffekten aftager.
* viser, at medicinen er godkendt til behandling i Danmark.
Men måske er der alligevel lidt håb – langt forude.
Grundlæggende har alle de nye forebyggende mediciner, som vi har set indtil nu, samme virkning: de blokerer CGRP-molekyler. CGRP-molekylerne i kroppen medvirker i vores smerteopfattelse og udvider blodkar. Så når nogle af disse molekyler blokeres, oplever nogle migrænikere ikke smerten i samme grad som uden medicinen, og de blodkar på overfladen af hjernen, som udvides ved migræne, trækker sig sammen til (nogenlunde) normal diameter. Det lindrer også migrænesymptomerne.
I gruppen af forebyggende midler (Aimovig/Erenumab, Ajovy/Fremanezumab, Emgality/Galcanezumab og Vyepti/Eptinezumab) er der et stort frafald af forsøgsdeltagere i de kliniske afprøvninger, og kun i omegnen af 10% af de oprindelige forsøgsdeltagere har en halvering i migrænedagene efter et års behandling. Så alt i alt er der migrænikere, som får et klart bedre liv med Emgality/Galcanezumab (og de andre CGRP antistoffer). Men det er kun et mindretal.
Når placebovirkningen trækkes fra, er det også kun omkring 10% af dem, der behandles med akutmedicinerne (Vydura/Rimegepant, Ubrelvy/Ubrogepant og Rayvow/Lasmiditan), som er smertefrie efter 2 timer, og noget mindre, som har virkningen i 24 timer. Vi ved ikke, om det er de samme, som får den rimeligt gode virkning af de forebyggende midler.
Hvad siger de allerseneste forskningsresultater om fremtiden?
Der er to artikler, som presser sig på her. En dansk og en italiensk. Begge peger på, at der stadig er muligheder for at udvikle nye mediciner.
Jeg er stor fan af de italienske migræneforskeres arbejde. De holder foredrag for medicinalindustrien, men synes ikke at være bundet af kontrakter, som gør, at de ’tilpasser’ deres forskning til at få de resultater, som sponsorerne vil have. Ja, en særlig lovgivning støtter f.eks. non-profit trials. Det gør, at jeg som regel har større tillid til de italienske resultater end til resultater fra forskergrupper, som modtager mange forskellige (store) honorarer fra industrien.
Her kommer sidste nyt fra Italien.
En italiensk artikel fra august 2023 diskuterer virkningen (og den manglende virkning for en del migrænikere) af CGRP antistofferne. De foreslår (med god basis i forskning) at migræne ikke kun udløses af/i forbindelse med øget produktion af CGRP. De gennemgår virkningen af 9 andre stofgrupper i kroppen, som også er kendte for at kunne udløse migræne: Adrenomedullin, amylin, secretin (f.eks. PACAP og VIP), TRP kanaler, kalium kanaler, opioider og det generelle smertesystem (purinergic system på engelsk). Rækken af ord er nok volapyk for de fleste læsere, men er med her som dokumentation på, at migrænens verden måske ikke er helt så enkel, som vi af og til forledes til at tro.
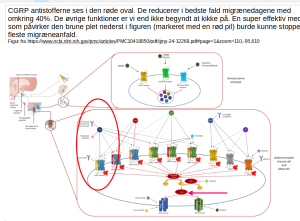
Det er ikke volapyk, når de italienske forskere skriver, at hver af de 9 kemiske stoffer/stofgrupper vil kunne bruges som basis for ny medicin. En virkelig effektiv medicin ville, skriver italienerne, ramme den brune plet nederst i figuren (med teksten PKA, markeret med en rød pil). PKA står for protein kinase A, og er et stof som minder en del om cAMP. Læs mere om cAMP længere nede. PKA fungerer indtil videre som en dæmning, som hindrer, at de 9 mulige mål for medicinen kan fungere. Når dygtige forskere har fundte nøglen til PKA, skulle der være frit løb for mange forskellige migrænemediciner, som specifikt rammer lige netop den enkelte persons migrænetype.
Så indtil videre tror jeg gerne på, at vi vil se en stribe nye mediciner, som – forhåbentlig – vil give mange hårdt ramte migrænikere et godt liv. Men det tager altså desværre nok nogle år, før de er færdigudviklede og testede.
Her kommer resultaterne fra den danske artikel
Danskerne har set på, hvorfor CGRP-antistofferne kun har effekt på en brøkdel af de migrænikere, som får lov at prøve dem. Først undersøgte de, om Aimovig kunne modvirke et migræneanfald, som var fremkaldt ved at indsprøjte CGRP hos 38 forsøgspersoner. I placebogruppen, hvor de ikke fik Aimovig, fik 20 ud af de 38 placebo-behandlede et migræneanfald af injektionen med CGRP. I Aimovig gruppen fik kun 10 ud af 38 et migræneanfald. Så migræne fremkaldt af øget CGRP-mængde i blodet, kan hos nogle migrænikere behandles med CGRP antistoffer (f.eks. Aimovig).
Forsøgspersonerne fik også en injektion (en anden dag) med stoffet cilostazol, som udvider blodkar omkring hjernen, specielt de blodkar, som normalt er udvidede, når man har migræne. Det skyldes, at cilostazol hæmmer nedbrydningen af stoffet cAMP. En ophobning af cAMP udløser migræne. Aimovig påvirkede ikke den migræne, som cilostazol udløste. Dvs. Aimovig påvirker ikke cAMP-migræne.
Så de danske forskere konkluderede, at migræneanfald udløst af cAMP ikke behøver en aktivering af CGRP-molekyler. Denne opdagelse åbner for en række nye muligheder for at behandle migræne, baseret på medicin, der påvirker (bl.a.) cAMP og PACAP.

En øgning af PACAP i blodet kan udløse migræneanfald hos omkring halvdelen af migrænikerne. PACAP udvider blodkar i hjernen, og udløser forvarsler om et kommende migræneanfald. En øget CGRP-koncentration har ikke denne sidste funktion.
Indtil videre er cAMP, PACAP og PKA blot en række bogstaver for de fleste af os. Om få år kan de blive lige så velkendte for migrænikerne, som CGRP er det for tiden.
Citat fra den danske artikel
Citat: The present data provide further evidence for the crucial role of second messenger signaling in a migraine attack. We demonstrate that migraine attack generation does not require CGRP receptor activation. These findings highlight the relevance of targeting downstream signaling pathways or other molecules involved in cAMP signaling, such as PACAP, as potential therapeutic targets for the treatment of migraine.
Fri oversættelse: Disse data viser, at en række stoffer ud over CGRP har en vigtig funktion i et migræneanfald. Vi har her vist, at det ikke er nødvendigt at aktivere CGRP-receptorer for at få et migræneanfald. Resultaterne viser også at der er god grund til at undersøge andre molekyler, som er involveret i cAMP’s signaler, f.eks. PACAP, som potentielle mål for behandlingen af migræne.
Læs også Nationalt Videnscenter for Hovedpine’s tekst om den danske undersøgelse.
.
Lige til sidst
Vi lever ganske bestemt i spændende tider. Det ser ud til, at der er mange muligheder for nye mediciner – af typer, som kun få forskere måske havde drømt om for få år siden.
Men forskning og udvikling tager tid.
Mit håb er, at vi om 50 år vil se tilbage på CGRP-antistofferne som et trin på vejen til en række forskellige migrænemediciner, som kan vælges, så de passer til den enkelte migræniker. Der vil – forhåbentlig – være mediciner, som er virksomme for en stor procentdel af migrænikerne, og som kun har få og milde bivirkninger.
Jo, det lyder meget optimistisk. Men der er lang vej til målet. Jeg tror og håber, at det ikke er umuligt at udvikle en ny generation af migrænemediciner.


