Migræneforskningen måler ofte, om der i gennemsnit er en virkning af f.eks. en ny medicin, eller om migrænikere i gennemsnit er lidt anderledes end ikke-migrænikere. Antagelsen er helt klart, at migræne er én stor gruppe, som er relativ ensartet.
Det er ikke tilfældet. Migræne er et rodsammen med mange undergrupper (ikke kun med eller uden aura). Og sikkert undergrupper som endnu ikke har fået et navn og en definition. Migræne er et kludetæppe.
Her vil jeg opdele migrænikerne i forhold til (nogle af) deres triggere.
Triggere og undergrupper
Vi ved med rimelig stor sikkerhed, at der er en række triggere, som kan udløse et migræneanfald. Jo, der er stadig (?) læger, som mener at migræneanfaldene kommer uden en specifik årsag, og at vi derfor bare skal tage vores medicin og være godt tilfredse.
Uanset lægernes synspunkt, er triggerne et ganske overset emne indenfor migræneforskningen.

Men det er lykkedes at finde en hel del interessant videnskabelig dokumentation om vores triggere – og hvad der ligger bag det, som vi oplever som triggeren. Og interessant nok, ser det ud til at der er nogle gennemgående træk.
Den noget sparsomme interesse fra forskerne (med enkelte spektakulære undtagelser) for vores triggere kan skyldes sikkert, at det er en bedre forretning at sælge den samme medicin (med eller uden virkning) til alle migrænikere end at opfinde, producere og markedsføre medicin til mindre undergrupper.
Lad os først lige kaste et blik på den mest autoritære migrænetekst IHS’s klassifikation af rigtigt mange forskellige typer hovedpine.
Blodtryk
Højt blodtryk generelt
Helt ny genetisk forskning peger på, at der er en korrelation mellem tilstedeværelsen af en række gener, som disponerer på forhøjet blodtryk og forekomst af migræne (generelt). Hver enkelt af disse genetiske varianter er ikke tilstrækkelig til at øge risikoen for at lide af migræne. Men flere sammen øger risikoen for migræne udløst af højt blodtryk. Vi ved derfor heller ikke, om forhøjet blodtryk disponerer specielt for en eller flere typer af migræne.
Højt blodtryk er ofte foreslået som en årsag til migræne, men et næsten nyt review (en gennemgang af mange undersøgelser) konkluderer, at det er kontroversielt (dvs. forskerne er ikke enige) om højt blodtryk kan være en migrænetrigger. Dog synes der at være enighed om, at højt blodtryk hos gravide kan være årsag til migræne og/eller hovedpine i graviditeten.
Der kan være mange grunde til et højt blodtryk. En gennemgang af IHS’s klassifikation viser, at en allergisk reaktion*, lavt stofskifte(*) eller svangerskabsforgiftning* kan være årsag til migræne. Alle tre (allergi, lavt stofskifte og svangerskabsforgiftning (præeclampsia på engelsk) giver forhøjet blodtryk. En stjerne (*) angiver, at hovedpinen også er pulserende. Stjerne i () viser at det ikke altid passer.
Så migræne pga. specialtilfælde af højt blodtryk anerkendes, og giver – ofte – pulserende dobbeltsidig migræne.
På nuværende tidspunkt er der ingen undersøgelser, som har set på, om det primært er migrænikere med højt blodtryk, som får gavn af de anbefalede forebyggende midler, som er blodtrykssænkende (dvs. beta-blokkere og Candesartan).
Det må ellers være et ganske enkelt projekt at kikke på om de blodtrykssænkende mediciner fortrinsvis reducerer migrænen hos personer med højt blodtryk.
Histamin, lavt stofskifte og højt blodtryk
En allergisk reaktion udløser frigørelse af histamin i kroppen. Histamin udvider blodkar der, hvor reaktionen er. Det kan give migræne. Lavt stofskifte giver øget risiko for højt blodtryk og migræne. Migrænen bedres eller forsvinder helt, når stofskiftet bliver behandlet optimalt. Disse årsager til migræne eller migrænelignende hovedpine giver også dobbeltsidig pulserende hovedpine.
Kunne det være, at blodtrykssænkende forebyggende medicin især har en god virkning på dem, der har højt blodtryk – af en eller flere af de ovennævnte årsager? Så er de jo relativt lette at identificere på den dobbeltsidige, pulserende migræne.
Det er – overraskende nok – ikke undersøgt.

MAO
Enzymerne MAO-A og MAO-B er vigtige for migrænikerne
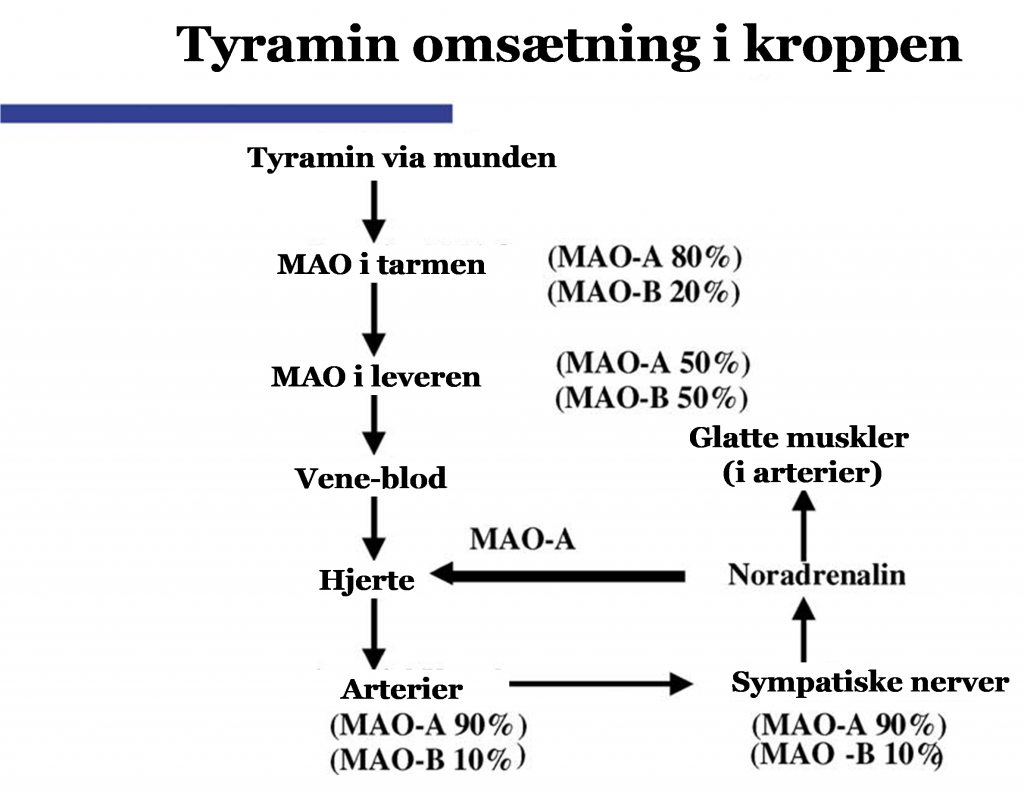
MAO betyder MonoAminOxidase. Kemiske navne, som ender på –ase er enzymer. Der er to varianter: MAO-A og MAO-B. Det er enzymer, som bl.a. findes i tarmen, hvor de nedbryder tyramin og phenylethylamin, de to stoffer som oftest omtales som udløsere af fødevaremigræne.
Neurotoxicology . 2004 Jan;25(1-2):243-50. doi: 10.1016/S0161-813X(03)00103-7 Therapeutic applications of selective and non-selective inhibitors of monoamine oxidase A and B that do not cause significant tyramine potentiation. Moussa B H Youdim , Marta Weinstock. PMID: 14697899 DOI: 10.1016/S0161-813X(03)00103-7
MAO-A
I den populære litteratur på internettet omtales MAO-A som ’the warroier gene’. MAO-A i lidt rigelige mængder skulle gøre mænd krigeriske (eller i det mindste opfarende). Men det er tydeligvis en meget forenklet udgave af historien om enzymet MAO-A.
Og hovedparten af evidensen er fra eksperimenter med mus. Og psykologer har måske overdrevet effekten noget.

Den genetiske basis for dannelsen af MAO-A er ganske kompliceret. Genet, som styrer dannelsen af MAO-A sidder på X-kromosomet. Dvs. kvinder har det i to udgaver (kvinder har to X-kromosomer), mænd kun i en (de har to forskellige kønskromosomer, X og Y). Det lille stykke DNA, som koder dannelsen af MAO-A findes i et stort antal kopier på X-kromosomet. Men aktiviteten af de mange stykker DNA styres af det, der kaldes en promotor – dvs. en nøgle, som afgør, hvor meget MAO-A der skal dannes. Promotoren kendes under navnet uVNTR, hvis nogen vil kikke nærmere på den.
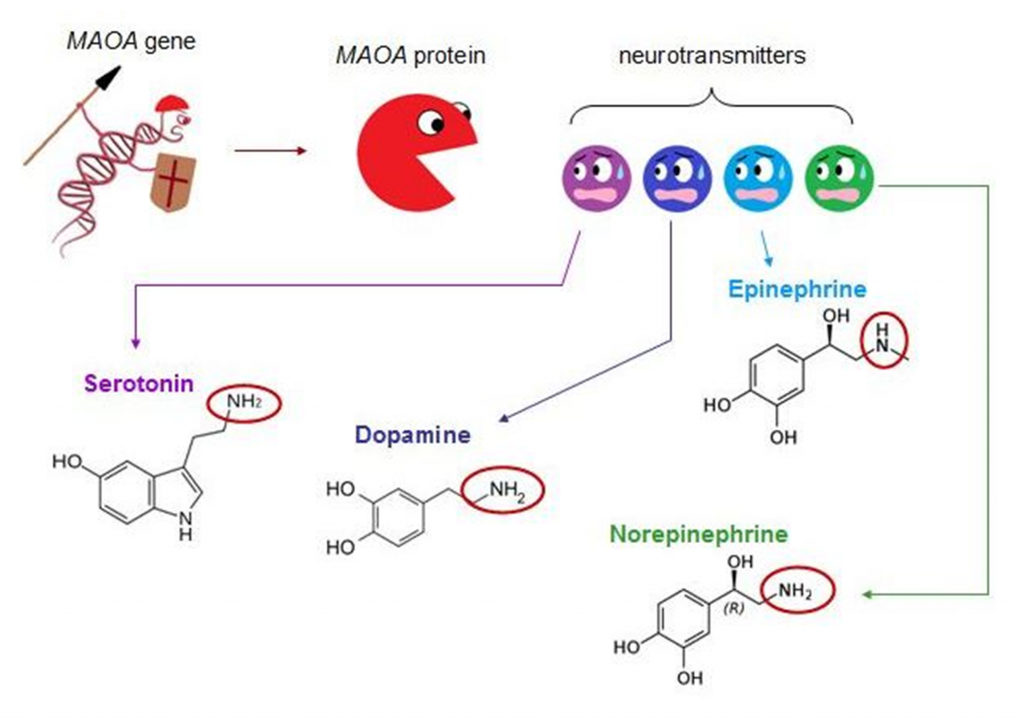
Med variation i nøglens styrke og antallet af gentagelser af DNA-stykket, bliver der et meget stort antal varianter af, hvor meget MAO-A den enkelte person danner. Med kun et X-kromosom hos mænd, er billedet – måske – en anelse mere enkelt.
MAO-A og fødevaremigræne
Så når vi taler om fødevare-udløst migræne, som er udløst af tyramin (og her forenkler vi lidt og glemmer at MAO-B også kan nedbryde tyramin), vil der være nogen, som er rigtigt dårlige til at nedbryde tyramin. De vil få migræne af selv et lille stykke ost eller et lille stykke røget bacon. Og øl og vin vil sende dem direkte ud i migræne, selv i meget små mængder. Alt sammen fordi de ikke får nedbrudt tyramin i tarmen.
Andre vil danne lidt mere MAO-A og vil derfor kunne spise små mængder af tyramin-holdige fødevarer. Og atter andre behøver slet ikke at tænke på om der er tyramin i deres mad.
Nedbrydes de to monoaminer (tyramin og phenylethylamin) ikke i tarmen, kan de nedbrydes i leveren. Men noget vil fortsætte i blodkredsløbet. Her virker de begge kar-sammentrækkende. Det kan give et forhøjet blodtryk. Det er særligt kendt fra en ’ostereaktion’ som er et pludseligt opstået højt blodtryk, fremkaldt af tyramin i osten (eller i andre fødevarer, f.eks. smagsforstærkerr). Når blodtrykket i f.eks. nogle blodkar i hjernen stiger på grund af øget indhold af tyramin og/eller phenylethylamin, frigiver blodkarrenes vægge stoffet NO (det samme som vi kender som nitroglycerin til hjertepatienter), og blodkarrene udvider sig. Enkelte af hjernens blodkar ligger mellem kraniet og den trykfølsomme hjernehinde. Kraniet giver sig ikke, så blodkarrene udvider sig imod hjernehinden, som i nogen grad giver efter, og vi får den pulserende hovedpine. Vi mærker ganske enkelt plusslaget i hjernen.
Men vi ved stadig ikke, hvorfor det kun sker i den ene side af hovedet.
MAO-B og Parkinson’s sygdom
Parkinson’s sygdom er hyppigere end forventet hos personer, som har høj aktivitet af MAO-B. Det er typisk personer, som ikke får migræne af aspartam, chokolade, øl og vin. Den høje MAO-B-aktivitet medfører nemlig også, at MAO-B nedbryder dopamin i hjernen. Det medfører, at der frigives celle-beskadigende stoffer, og hjerneceller dør.

Parkinson’s sygdom kan nu behandles med MAO-B hæmmere. Det forsinker sygdommens udvikling, men gør også, at patienterne hurtigt finder ud af, at f.eks. aspartam giver dem en slem hovedpine. Aspartam omdannes i nedbrydningen i kroppen til phenylethylamin, en velkendt migrænetrigger, som nedbrydes af MAO-B. Med en MAO-B-hæmmer i blodet, nedbrydes phenylethylamin meget langsomt og giver derfor migræne.
Østrogen
Menstruation, østrogen og MAO
En del kvinder er plaget af det der kaldes menstruationsmigræne eller hormonel migræne. Det er migræne i dagene omkring menstruationen (og for nogles vedkommende også omkring ægløsningen). Kvindernes østrogenniveau i blodet (kaldes estradiol på engelsk) er højt i nogle dage lige inden menstruationen. Niveauet falder så lige inden menstruationen. Der er også et højt niveau lige omkring ægløsningen, men det varer kun en dags tid. Begge bratte ændringer i østrogen-niveauet udløser migrænedage hos nogle kvinder. (se figuren)
Allerede i 1998 vidste forskerne, at et tilskud af østrogen (f.eks. som hormontilskud efter menopausen) blokerer for MAO-A og MAO-B. Men det fik kvinderne ikke noget at vide om, når de fik deres hormontilskud, så de kunne undgå overgangsalderens problemer.

Hormonbehandling efter menopausen
Hormon Replacement Treatment efter overgangsalderen har tidligere været anbefalet, men det ser nu ud til, at østrogentilskud efter overgangsalderen anses for at øge risikoen for fortsat migræne.
Så et stort antal kvinder, som vil undgå kroppens forandringer efter menopausen, oplever stadig at få (mere) migræne i årene efter menopausen. De har nemlig fået fødevaremigræne af deres hormontilskud, som blokerer for de to enzymer MAO-A og MAO-B. Lige netop de to enzymer, som nedbryder tyramin og phenylethylamin, de to vigtigste årsager til fødevaremigræne. Men det omtales ikke i de mange ‘info-sider’ (reklamer) for hormontilskuddet. Det sælger formentlig en del triptaner.
Markedet for østrogenbehandling efter menopausen udgør 43% af det samlede marked for hormoner og forventes at være på omkring 8 milliarder amerikanske dollars i 2026. Det svarer til ca. 325 US dollars per kvinde mellem 50 og 60 år i USA om året og er knapt en fordobling fra markedet i 2018. Kendis’er i USA står gerne frem og fortæller om deres hormontilskud.
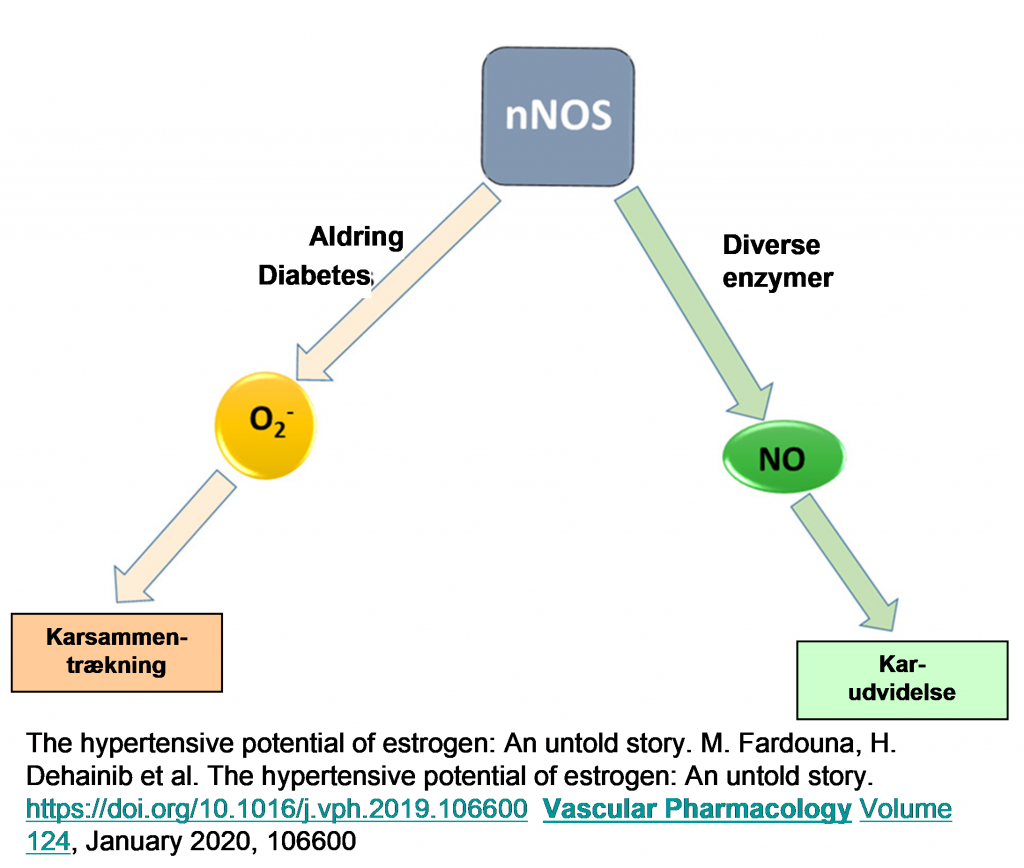
Et ganske nyt review om østrogens virkning på blodtrykket (hos kvinder) er kommet til en noget overraskende konklusion. Hos kvinder i den fødedygtige alder giver højere indhold af østrogen i blodet (f.eks. fra et hormontilskud) afslappede små blodkar og dermed lavere blodtryk, mens samme behandling efter overgangsalderen giver blodkar, som trækker sig sammen, og dermed højere blodtryk. Det er dog ikke klart, hvordan dette påvirker kvinders migræne. Og vi ved ikke, om denne ændring afspejles i, om østrogen blokerer for MAO-A og MAO-B efter overgangsalderen, så de ældre kvinder får fødevaremigræne af deres hormontilskud.
Det nævnes ikke i ’info-materialet’ om østrogentilskud efter menopausen, at der er en risiko for at få migræne. Men der er masser af info om øget risiko for blodpropper og brystkræft, hvis man tager østrogentilskud efter menopausen. Disse oplysinger kommer, fordi medicinalfirmaerne derved fraskriver sig ansvaret for, at deres medicin har udløst en alvorlig sygdom. Migræne er ikke dødelig, og der mangler nok en retssag, som fastslår, at migræne udløst af østrogentilskud kan gøre en kvinde uarbejdsdygtig.

Medicin der trigger migræne
NO
Hjertemedicinen nitroglycerin (som ofte blot kaldes NO eller nitrogenoksid) udløser migræne eller en almindelig hovedpine hos stort set alle de hjertepatienter, som tager denne medicin, når de føler at hjertet trænger til lidt bedre blodforsyning. NO er nemlig et stof, som normalt produceres i blodkarrenes vægge, når der ikke helt er plads til det blod, som strømmer igennem.
Det er strengt taget også NO, som udløser migrænen, når tyramin og/eller phenylethylamin ikke nedbrydes. De to biogene aminer virker karsammentrækkende. Når der ikke er plads nok i blodkarrene, frigør blodkarrenes vægge NO, som får de små muskler i blodkarrets vægge til at slappe af. Så bliver der bedre plads i blodkarret. Og udvidelsen af blodkar mellem kraniet og hjernehinden giver den pulserende migrænehovedpine.
Valproat
Valproat har været (er stadig?) brugt som forebyggende mod migræne. Valproat reducerer (bl.a.) mængden af enzymet MAO. MAO nedbryder bl.a. tyramin og phenylethylamin, som er de to vigtigste monoaminer, som udløser fødevare-migræne. Så Valproat-brugerne vil nok opleve, hvis de ser på deres kost, at de får migræne, hvis de f.eks. spiser oksekød, drikker vin eller øl, eller suppe (eller sovs) med smagsforstærker i. De har fået fødevaremigræne, fordi Valproat hæmmer enzymet MAO, som nednryder tyramin og phenylethylamin.
Ældre antidepressiver giver fødevaremigræne
Får man ældre typer af antidepressiv medicin, er der også mulighed for, at denne medicin blokerer for MAO-enzymernes aktivitet, og man vil opleve at få migræne af f.eks. stærk ost og aspartam (og masser af andre fødevarer).

Det vi ved meget lidt om
Flimmer, larm, dufte og allodynia er stadig gådefulde
Flimmer og larm nævnes i definitionen af migræne som årsag til ubehag hos migrænikere. Ordvalget er ”photophobia and phonophobia”. Men mange migrænikere op lever faktisk, at flimmer og larm kan udløse migræne.
Mange migrænikere fortæller desuden, at de ikke har det godt med dufte. Så det er let at konkludere, at migrænikere er ekstra følsomme overfor sanseindtryk. Dertil kommer, at mange migrænikere har allodynia, dvs. de oplever at berøring af huden er ubehagelig eller smertende.
Så der er noget der tyder på, at migrænikere er ekstra sensitive på en eller anden måde.
Men der er vist ikke nogen, som har fundet en fællesnævner for disse reaktioner. Eller for bare to af dem. Vi kender snesevis af gener, som bidrager til at en person udvikler migræne, og vi ved en hel del om genernes tilstedeværelse i en række specielle migrænetyper (f.eks. hemiplegisk migræne og vestibular migræne), men den store gruppe af migrænikere, som ’bare’ har migræneanfald, ved vi ikke ret meget om, rent genetisk. Ud over at der er mange gener, som er lidt mere hyppige hos et stort antal migrænikere.
Men jeg tror, at der et eller andet sted gemmer sig noget information, som med tiden vil afsløre, hvorfor (nogle) migrænikere er ekstra sensitive overfor berøring, flimmer/lys, larrm og dufte.

Vejret og andre tågede triggere
Og så er der alle de tågede triggere. Det lyder så besnærende, at ændringer i lufttrykket eller vejret generelt kan udløse migræne. Men den oprindelige dokumentation på dette er spinkel, for ikke at sige fuld af snyd og bedrag.
Stress er også en ofte nævnt trigger. Men heller ikke her har vi fast grund under fødderne, når vi udråber stress til den store trigger. Stress er en subjektiv oplevelse, og den er sjældent målt. Selv krigsveteraner, som for manges vedkommende har været udsat for ekstremt stress, har ofte også været udsat for hjernerystelser, giftgas og meget andet. Så det kan måske være vanskeligt at konkludere, at det er det generelle stress niveau i krigszonen, som har udløst den migræne, de kommer hjem med.
Men både vejret og stress er vanskelige at ændre for den enkelte migræniker. Så konklusionen bliver selvfølgelig, at begge ’triggere’ er gode grunde til at tage den nødvendige medicin. Og måske overse en eller flere triggere, som KUNNE undgås.
Opsamling
Det ser ud til at migræne i overraskende stort omfang udløses af mangel på MAO-A og/eller MAO-B. Det kan være fordi vores gener gør, at vores MAO-enzymer er mindre aktive – så får vi fødevaremigræne. Men det kan også være fordi østrogen (f.eks. omkring ægløsning og menstruation, eller måske østrogentilskud efter menopausen for kvinder) blokerer for disse to enzymers aktivitet. Eller fordi vi tager medicin som blokerer for de to enzymer, dvs. de mediciner, som kaldes MAO-I, dvs MAO inhibitorer (MAO-hæmmere på dansk). .
Vores ’forsvar’, når vi har nedsat effekt af MAO-enzymerne, er at blodkarrenes vægge kan frigøre NO, som udvider blodkar, som er blevet lidt for stramme. Men det kan, f.eks. i fødevaremigræne, resultere i en udvidelse, som er lidt for stor, og så får vi migræne. Når dette sker for snævre blodkar pga. tyramin i fødevaremigræne, kan vi nok også regne med, at det sker, når karsammentrækningen skyldes østrogen.
Der er stadig rigtigt meget, vi ikke ved om migrænetriggere, og hvad de faktisk gør i vores krop. Medicinalindustrien er klart nok ikke interesseret i at vi får for meget forståelse af triggerne – for så kan vi jo undgå nogle migræneanfald, og markedet for anfaldsmedicin (og forebyggende medicin) vil skrumpe.

